 이미지 확대보기
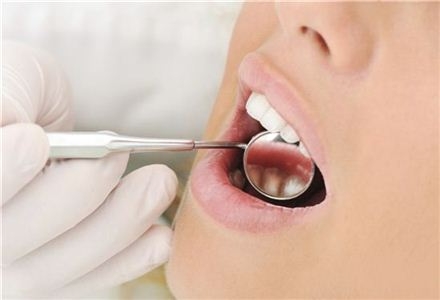
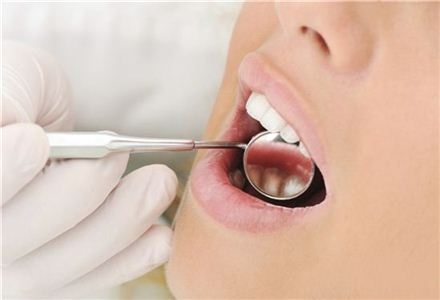
이미지 확대보기질병, 상해, 간병 등을 보장하는 제3보험 상품이 다양화되고 복잡화됨에 따라 보험가입자와 보험사간의 분쟁이 지속적으로 증가하고 있다. 흔들리는 치아를 스스로 발치 한 후 치과에서 임플란트 치료를 받은 경우 보철치료비를 보상받기 어려워 주의가 요구된다. 충치, 치주염으로 치료가 필요한 상태에서 보험에 가입해 치료를 받아도 보험금을 지급받지 못할 수 있다.
3일 금감원은 이러한 소비자 피해를 예방하고 이해를 돕기 위해 '질병, 상해보험 등 제3보험 관련 유의사항'에 대해 안내했다.
우선 흔들리는 치아를 스스로 발치 한 후 치과를 방문해 임플란트 치료를 받은 경우 보철치료비를 보상받기 어렵기 때문에 주의가 필요하다.
금감원은 "치아보험의 보철치료비 보험금을 지급받기 위해서는 치과에서 치과의사의 영구치 발치 진단을 받고 발치한 후 발치 부위에 보철치료를 받아야 한다"며 "틀니, 임플란트, 브릿지 등 보철물을 장착하기만 하면 보험금을 지급받을 수 있다고 오해하는 경우가 있는데 보철치료시 치과의사의 영구치 발치 진단 및 발치 후 치료를 받도록 하여 보험금 청구시 불이익이 없도록 유의해야 한다"고 당부했다.
또 기존에 치료받은 크라운, 브릿지, 임플란트 등을 수리하거나 대체하는 경우에는 보험금을 지급받을 수 없다.
치아보험 약관에는 영구치에 대해 보철치료를 받거나 영구치 및 유치에 대해 보존치료를 받는 경우 보험금 지급 대상으로 정하고 있다. 따라서 기존 치아수복물이나 치아보철물을 새로운 치아수복물이나 치아보철물로 대체하는 경우에는 보장 대상에서 제외된다.
기존에 치료받은 브릿지, 임플란트, 크라운 등을 대체하게 될 경우를 대비해 치아보험에 가입하는 경우가 있는데 이는 보험금 지급 대상이 아니기 때문에 보험금이 지급될 것으로 오해해 예상하지 못한 손해를 입지 않도록 주의가 필요하다.
치아보험 약관에 따르면 치아보험 가입시 보장개시일 이후 충치, 치주질환 또는 상해로 보철치료, 보존치료를 진단받고 치료한 경우 보험금이 지급된다.
금감원은 보험 가입 전 임플란트, 크라운 등 치료가 필요한 상태에서 가입 후 치료시 보장받지 못할 수도 있으니 유의가 필요하다고 설명했다.
브릿지 임플란트의 경우 보험금은 영구치 발치 개수에 따라 산정된다.
치아보험 약관에서는 브릿지 보철치료시 영구치 발치 1개당 약관에서 정한 금액을 보험금으로 지급하도록 정하고 있다. 따라서 영구치 1개를 발치하고 양 옆 지대치에 걸쳐 브릿지 치료를 받은 경우에는 영구치 1개에 대한 보철치료 보험금이 지급되므로 유의해야 한다.
또한 간병인지원 입원일당 특약은 입원일당 또는 간병인지원을 보장하고 간병인 사용일당 특약은 간병인 사용일당을 보장하므로 그 차이점을 잘 인지하고 있어야 보험금 청구시 불이익이 발생하지 않는다.
간병인을 지원받기 위해서는 최소 48시간 이전에 보험사로 간병인지원을 신청해야 하고 임의로 간병인을 사용한 경우에는 입원일당을 지급한다고 정하고 있으므로 간병인 사용 전에 보험사에 간병인을 신청하지 않고 임의로 사용한 경우 간병인지원 비용을 보상받기 어려울 수 있다.
수술보험금은 약관상 정하는 수술 방법(절단·절제 등)에 해당하지 않으면 보험금을 지급받지 못할 수 있다. 보험약관상 보상하는 수술은 생체에 절단·절제 등의 조작을 가하는 것으로 정하고 있기 때문이다. 침습의 정도가 가벼운 절개 등의 의료행위에 대해서는 보상받기 어려울 수 있다.
마지막으로 상해 또는 질병 입원일당은 각각 상해 또는 질병에 대한 치료를 직접적인 목적으로 한 입원인 경우에만 인정된다.
보험약관에서는 질병의 치료를 직접적인 목적으로 입원했을 경우에만 질병입원일당이 지급되므로 상해 치료를 위해 입원한 기간 중 질병 치료를 병행해 받은 경우라도 질병치료를 위한 입원 필요성이 인정되지 않는다면 질병입원일당 보험금을 지급받기 어려울 수 있다.
금감원 관계자는 “입원기간 중 상해와 질병의 치료를 동시에 받았더라도 입원이 상해치료만을 직접 목적으로 하는 경우라면 상해입원일당만 지급된다”며 “참고로 법원은 통원치료만으로 치료가 가능하여 입원의 필요성이 없었던 경우는 실제 입원했더라도 입원보험금 지급 사유에 해당하지 않다는 취지로 판시하기도 했다”고 말했다.
손규미 글로벌이코노믹 기자 rbal47@g-enews.com